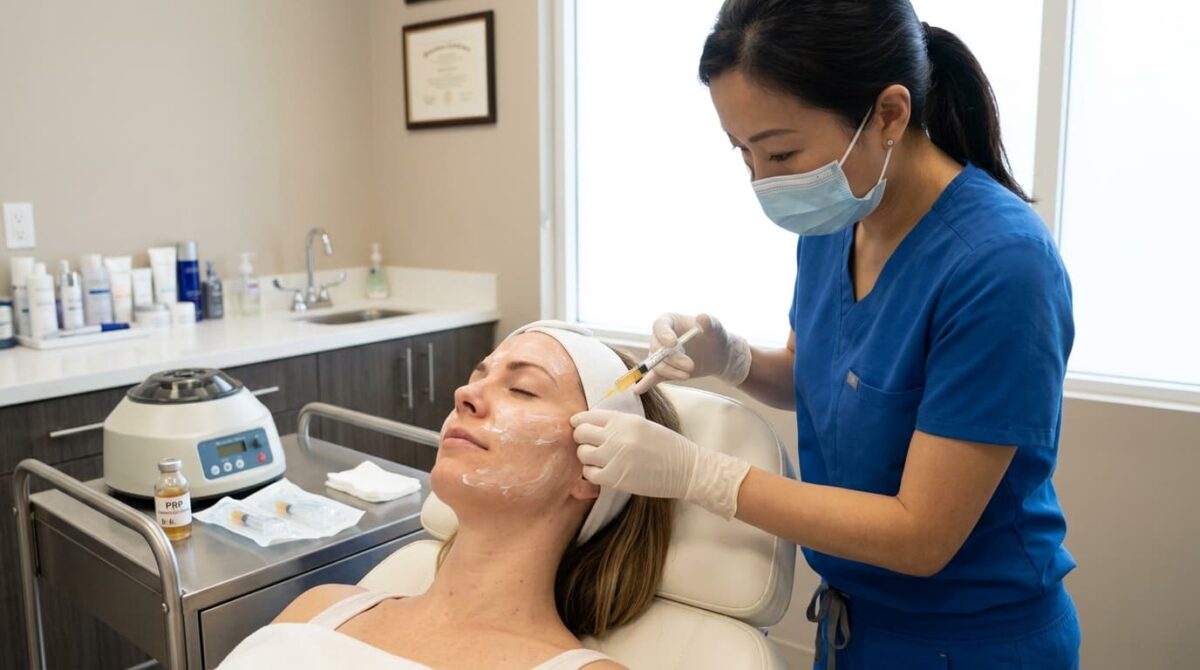
Плазмотерапия — или PRP (Platelet-Rich Plasma, обогащённая тромбоцитами плазма) — это инъекционная процедура, при которой в кожу вводят концентрат тромбоцитов, полученный из собственной крови пациента. Идея проста: тромбоциты — не просто «заплатки» для ранок, они являются биологическими хранилищами ростовых факторов, способных запускать процессы восстановления тканей.
Откуда она взялась PRP?
Метод возник в хирургии и стоматологии ещё в 1990-х, а в эстетическую медицину пришёл в начале 2000-х. Сегодня это одна из наиболее обсуждаемых процедур в дерматологии и косметологии — с растущим числом научных публикаций, хотя и со спорными результатами.
Биология процесса: что на самом деле происходит в коже
Понять, зачем нужна PRP, проще, если вспомнить, как кожа стареет. С возрастом в дерме снижается количество фибробластов, разрушается внеклеточный матрикс, падает выработка коллагена I типа и гиалуроновой кислоты. Параллельно активируются матриксные металлопротеиназы (MMP) — ферменты, расщепляющие коллаген быстрее, чем он синтезируется.
Альфа-гранулы тромбоцитов содержат богатый арсенал биоактивных молекул: VEGF (фактор роста эндотелия сосудов), IGF-1, PDGF (тромбоцитарный фактор роста), TGF-β (трансформирующий фактор роста), EGF (эпидермальный фактор роста), FGF, HGF и другие. После активации тромбоцитов этот коктейль высвобождается и связывается с рецепторами клеток в зоне введения.
Каждый фактор выполняет свою роль:
PDGF усиливает синтез коллагена и пролиферацию фибробластов. TGF-β стимулирует выработку коллагена I типа и подавляет его разрушение, а также способствует ангиогенезу. VEGF запускает рост новых сосудов, повышает проницаемость капилляров. EGF стимулирует клеточную пролиферацию и дифференцировку эпителиальных клеток. IGF отвечает за рост клеток, их рекрутирование в коже и синтез коллагена совместно с PDGF.
Кожные фибробласты под действием PRP начинают секретировать эндогенную гиалуроновую кислоту в повышенных концентрациях, что ведёт к улучшению тургора и объёма кожи. TGF-β, в свою очередь, снижает синтез меланина, что теоретически даёт выравнивающий эффект на тон кожи.
Важно понимать: речь идёт не о «питании» кожи снаружи, а о биохимическом сигнале — PRP как бы убеждает клетки дермы работать так, как они работали в молодости.

Как готовят PRP: не всё одинаково
Одна из ключевых проблем в научных исследованиях PRP — отсутствие стандартизации. Концентрация тромбоцитов в PRP, как правило, в 2–9 раз выше, чем в исходной цельной крови — разброс зависит от метода приготовления.
Классическая схема:
- Берут 15–60 мл венозной крови пациента.
- Центрифугируют по одно- или двухэтапному протоколу.
- Отделяют фракцию с высокой концентрацией тромбоцитов.
- Вводят в кожу немедленно или после активации.
Активированная PRP отличается от неактивированной тем, что активация происходит ex vivo — до инъекции. Для активации используют тромбин, хлорид кальция или коллаген I типа. При активации кальцием и тромбином наблюдается немедленное высвобождение PDGF и TGF-β1, и уровни этих факторов остаются стабильными со временем.
Неактивированная PRP полагается на эндогенные активаторы — дермальный коллаген и тромбин пациента — и активируется непосредственно в месте введения.
Дискуссионным остаётся вопрос содержания лейкоцитов. Лейкоцитарная PRP (L-PRP) может усиливать воспалительный ответ, тогда как бедная лейкоцитами P-PRP даёт более предсказуемые результаты в области омоложения — меньше воспаления и лучшая биостимуляция.
Что говорят исследования: честный взгляд
Положительные данные
Анализ исследований показал значимые улучшения сразу по нескольким параметрам: размер пор, текстура кожи, снижение выраженности морщин, уменьшение пигментных пятен, повышение плотности коллагена и уровня гиалуроновой кислоты. Комбинация PRP с гиалуроновой кислотой продемонстрировала синергетический эффект, особенно в улучшении эластичности кожи у пациентов с низким ИМТ и в группе 50–60 лет.
Гистологически PRP запускает каскад ростовых факторов, увеличивающих дермальную плотность, что ведёт к уменьшению морщин и улучшению светимости и увлажнённости кожи.
В клиническом исследовании с 30 участницами умеренное или выраженное улучшение периорбитальных тёмных кругов к 6-му месяцу наблюдения отметили 60,9% пациенток, периорбитальных морщин — 78,3%, складок носогубного треугольника — 56,6%. Статистически значимым оказалось прежде всего улучшение тёмных кругов.
Скептические данные
Здесь важно быть честными. Далеко не все исследования показывают однозначный эффект.
В рандомизированном клиническом исследовании 2024 года у 18 женщин с возрастными изменениями кожи лица не было обнаружено достоверного улучшения тургора кожи и морщин по сравнению с исходным состоянием ни в группе PRP, ни в группе физраствора — причём через 4, 16 и 24 недели. Это означает, что у части пациентов (особенно старше 45 лет с выраженными изменениями) PRP может не давать измеримого эффекта.
Масштабный обзор 13 систематических обзоров (охвативший данные 28 первичных исследований) пришёл к выводу: имеющейся доказательной базы недостаточно для однозначных заключений об эффективности PRP — как в монотерапии, так и в комбинации с другими методами.
Причина сдержанных выводов — методологические ограничения большинства исследований: маленькие выборки, отсутствие слепого контроля, нестандартизированные протоколы приготовления PRP и разнородные критерии оценки результатов.
Методы введения
PRP для лица вводится несколькими способами:
Интрадермальные микроинъекции (мезотерапевтическая техника) — самый распространённый метод. Игла 30G, инъекции на глубину папиллярной дермы с шагом ~1 см. На каждую зону — 1–1,5 мл.
Комбинация с микронидлингом — PRP наносят на кожу во время или после прокатки дермароллером, что улучшает трансдермальное проникновение.
Комбинация с лазером — фракционный лазер создаёт микроканалы, через которые факторы роста проникают глубже.
Комбинация с липофилингом — PRP смешивают с жировым трансплантатом для повышения его приживаемости.
Комбинация с гиалуроновой кислотой — наиболее изученная комбинация, демонстрирующая синергизм в улучшении эластичности и тургора кожи.
Зоны применения на лице
Процедура чаще всего направлена на:
- периорбитальную зону (тёмные круги, «гусиные лапки»)
- носогубные складки
- общее улучшение текстуры и тона кожи
- щёки и скуловую зону
- лоб и область переносицы
Наилучшие результаты отмечаются именно в зоне вокруг глаз — на тёмные круги и периорбитальные морщины PRP действует более предсказуемо, чем на носогубные складки.
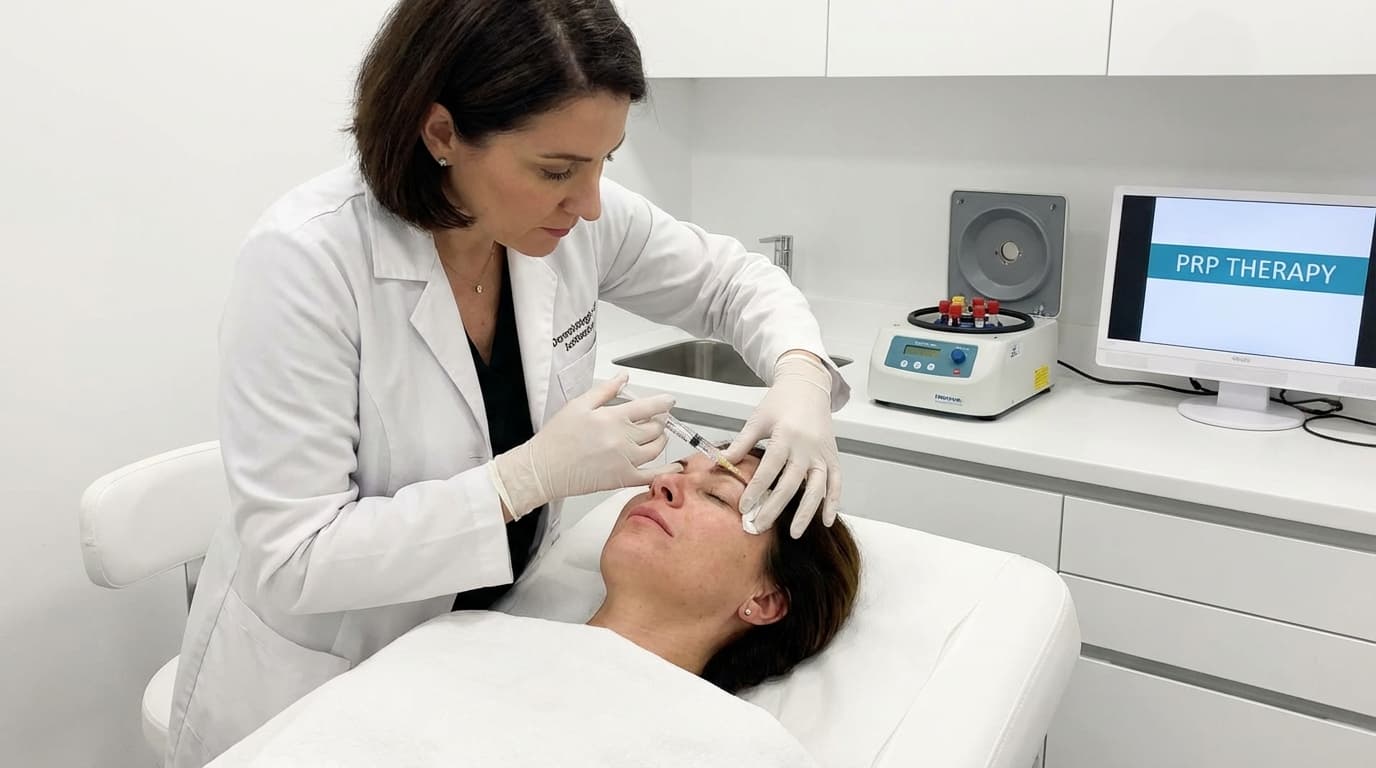
Кому подходит и кому — нет
Кандидаты с хорошим прогнозом
- Пациенты до 45 лет с ранними признаками старения (тонкие линии, тусклый цвет лица, начальная потеря тонуса)
- Люди с хорошим исходным состоянием крови и нормальным количеством тромбоцитов
- Те, кто хочет органичного, постепенного результата без хирургии
Ответ на терапию выше у пациентов моложе 40 лет.
Противопоказания
Абсолютные противопоказания включают тромбоцитарную дисфункцию, выраженную тромбоцитопению, приём антикоагулянтов, гемодинамическую нестабильность, активные инфекции и хронические заболевания печени.
Также стоит учитывать: онкологические заболевания в активной фазе, системные аутоиммунные болезни, беременность и лактацию, острые воспалительные процессы в зоне введения, тяжёлую анемию (слишком мало исходного материала для качественного PRP).
Побочные эффекты и риски
Поскольку используется собственная кровь пациента, риск аллергических реакций и отторжения минимален. Это делает метод относительно безопасным с минимально инвазивным характером и коротким восстановительным периодом.
Типичные нежелательные явления носят временный характер:
- боль и жжение в зоне инъекции
- отёк (1–3 дня)
- гематомы
- временное покраснение
К редким, но зафиксированным осложнениям относятся: шейная лимфаденопатия, сывороточная болезнь, кожные саркоидоподобные поражения и — в единичных случаях — необратимая слепота на один глаз после инъекций в область переносицы. Последнее подчёркивает, насколько важна квалификация специалиста и понимание анатомии.
Сколько сеансов нужно и когда ждать результата
Стандартный курс — 3 сеанса с интервалом 4–6 недель, затем поддерживающие процедуры раз в 6–12 месяцев. Заметные улучшения наблюдаются после 1–3 сеансов. Эффект нарастает постепенно — в течение 1–3 месяцев после курса, поскольку синтез нового коллагена требует времени.
Важный нюанс: PRP желательно вводить как можно скорее после приготовления, поскольку концентрация и активность ростовых факторов снижаются со временем.
Новое поколение: PRF как альтернатива PRP
Богатый тромбоцитами фибрин (PRF) — это препарат второго поколения, который готовится без антикоагулянтов и обеспечивает более пролонгированное высвобождение ростовых факторов. В сравнительных исследованиях PRF показал некоторое превосходство над PRP в отдельных параметрах — в частности, в разглаживании периорбитальных морщин — однако в целом обе методики демонстрируют сопоставимые результаты.
Что стоит понимать перед процедурой
PRP — не волшебный омолаживающий укол, и не бесполезный маркетинговый ход. Это биологически обоснованная технология с реальным потенциалом, которая при этом остаётся инструментом с умеренной доказательной базой.
Суммируя научные данные: метод работает лучше всего у более молодых пациентов с ранними признаками старения, применяется для периорбитальной зоны и улучшения общего качества кожи, а наилучшие результаты достигаются в комбинации с другими процедурами — гиалуроновой кислотой, микронидлингом или лазером. При этом ожидать радикального лифтинга или устранения глубоких складок не стоит — это не в компетенции PRP.
Главный вывод академических обзоров 2023–2024 годов звучит так: исследования нужны более крупные, более стандартизированные и с более длительным периодом наблюдения. Но уже сейчас PRP занимает устойчивое место в арсенале эстетической медицины — как безопасная, физиологичная и при грамотном применении эффективная процедура.